Artikel inhoud
Bovendien is het interessant dat dezelfde relatie tussen peniskanker en andere delen van het mannelijke voortplantingssysteem niet wordt waargenomen, hoewel de actieve reproductie van het papillomavirus op de slijmvliezen en de genitale huid ze hetzelfde ongemak bezorgt. Ja, en ze zijn even vaak ziek als vrouwen.
De oorsprong en distributie van de ziekteverwekker
Net als het herpesvirus is papillomavirus een goede provocateur van veranderingen in het DNA van gevangen cellen. Hij is geneigd om jarenlang latent in het lichaam te blijven en weet perfect hoe hij "door de neus" immuunafweer moet voeren, waardoor deze na verloop van tijd verzwakt. In tegenstelling tot het herpesvirus is de familie van menselijke papillomavirussen veel groter - meer dan zeshonderd soorten, vergeleken met slechts vier die "actief" zijn in herpes.
Toegegeven, de gevaarlijkste genitale variëteiten van het papillomavirus zijn minder gevaarlijk voor de vrouwelijke gezondheid - iets meer dan veertig. En niet allemaal hebben ze hetzelfde kankerverwekkende potentieel. Met andere woorden, er zijn zowel HPV-stammen met een laag oncogeen risico, als omgekeerd, HPV-variëteiten met een hoog oncogeen risico:
- op zijn minst gevaarlijk - 15 soorten behoren;
- tot de meest kankerverwekkende stoffen - slechts tien;
- neutrale - slechts zeven zijn bekend.
Transmissie manieren
De wetenschap vond het antwoord op de vraag hoe het menselijke papillomavirus vrijwel onmiddellijk wordt overgedragen - waarschijnlijk omdat het, net als het herpesvirus, niet te besmettelijk is. En hij heeft slechts een paar transmissiepaden:
- geslacht - beide met onschuldige kussen, en met een volledige geslachtsgemeenschap;
- alledaags - met gebruikelijke gebruiksartikelen;
- algemeen - wanneer het papillomavirus tijdens de bevalling bij de baby 'komt', niet in staat is om de placenta binnen te dringen tijdens de draagtijd.
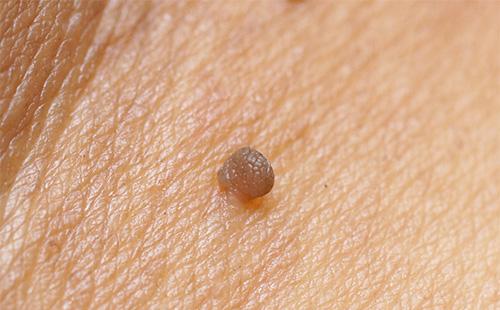
Al deze opties zijn in feite variëteiten van hetzelfde pad - contact. Het papillomavirus dringt door in de opperhuid (de bovenste laag van de huid) en begint zich te vermenigvuldigen waar alle huidtumoren, van moedervlekken tot basale celtumoren, in de basale laag van de huid, zonder uitzondering ontstaan. Daarom hebben de door het virus veroorzaakte veranderingen geleid tot het verschijnen van papilloma's - neoplasmata die tegelijkertijd vergelijkbaar zijn en ongelijk aan wratten.
Het is gemakkelijker om de basale laag te raken met het papillomavirus in de aanwezigheid van krassen, gebieden die cosmetische peeling of kammen met nagels hebben ondergaan en slijpen. Dus mensen over de hele wereld zijn niet alleen besmet met papilloma's, maar ook met erysipelas, schimmel, syphilis. Tegelijkertijd zoekt het menselijke papillomavirus zelf niet naar ongecontroleerde verspreiding. De snelheid van het vastleggen van nieuwe huidgebieden door hem hangt af van hoe snel en, om zo te zeggen, het papillomavirus van de patiënt zich effectief zal verspreiden.
Tekenen van het humaan papillomavirus bij vrouwen en de relatie met baarmoederhalskanker
Symptomen van het humaan papillomavirus treden meestal op in de periode tot drie weken. Maar over het algemeen is een lange incubatietijd kenmerkend - tot enkele maanden of zelfs jaren (afhankelijk van de staat van immuniteit, vooral de huid, op het moment van infectie). Het papillomavirus is ook gevoelig voor overgang naar het latente stadium met periodieke exacerbaties.
Het gevaar van het humaan papillomavirus is het hoge carcinogene potentieel. Maar de temperatuur, koorts en andere symptomen verslechteren het welzijn, het veroorzaakt in geïsoleerde gevallen.
Het belangrijkste en in de regel het enige symptoom van infectie met het papillomavirus zijn veel kleine, gelokaliseerde foci van neoplasmata. Ze kunnen overal verschijnen en de plaats van hun uiterlijk valt meestal samen met de plaats van penetratie van het papillomavirus. Tijdens hun vorming kunnen patiënten het volgende voelen:
- jeuk;
- brandend gevoel;
- verhoogde lokale gevoeligheid;
- een gevoel van warmte en zwaarte in het getroffen gebied.
Maar omdat de reeds bestaande focus stopt met groeien, verdwijnen alle genoemde symptomen. Er blijft alleen ongemak over van de aanwezigheid van wratten, omdat, in tegenstelling tot het herpesvirus, de gezwellen gevormd door het papillomavirus niet voorbijgaan aan het einde van de exacerbatie.
Algemeen wordt aangenomen dat het papillomavirus de oorzaak wordt van het verschijnen van sommige papilloma's. In feite zien alleen de formaties die hij op de huid heeft veroorzaakt er zo uit. En voorlichting over de geslachtsorganen en andere slijmvliezen hebben andere eigenschappen.
- vorm. De neoplasmata veroorzaakt door het papillomavirus op de labia minora, in de vagina, kunnen lijken op "ballen" op frambozen of onregelmatig gevormde meerdere uitstulpingen, dat wil zeggen volledig groeien zonder een been en nauwelijks uitsteken boven het oppervlak van het slijmvlies.
- kleur. In de meeste gevallen blijven genitale wratten, zelfs als ze in de mondholte groeien, net zo roze als de omliggende weefsels.
- sterkte. Papilloma's op de huid van het lichaam zijn ongemakkelijk omdat de patiënt, hoewel nog niet gewend is aan hun aanwezigheid, gemakkelijk beschadigd raakt vanwege hun inherente zachtheid. Als hij echter minimale maatregelen neemt om hun verwondingen te voorkomen, blijken ze zelfs bestand te zijn tegen wassen met een vrij ruw washandje. Maar genitale wratten zijn intolerant voor veel invloeden. Het verschil is te wijten aan het feit dat genitale huidcellen per definitie niet zo sterk kunnen zijn als lichaamshuidcellen.
Al het bovenstaande is van toepassing op formaties in de oropharynx, waar deze zich ook bevinden, evenals de wanden van de vagina bij vrouwen en het slijmvlies van de baarmoederhals. Om meer te weten te komen over het verschijnen van een wratkolonie (dat wil zeggen over een infectie met het papillomavirus), als deze zich in dergelijke ontoegankelijke gebieden bevindt voor onderzoek, is dit alleen mogelijk door licht bloeden en branden met coïtus of direct daarna. Daarom moeten tekenen van irritatie en trauma aan het slijmvlies in afwezigheid van zichtbare redenen in elk geval alarmerend zijn.
Genitale wratten en oncologie
Over het algemeen heeft baarmoederhalskanker veel risicofactoren, waaronder:
- roken - Het is waar dat geen oncoloog of narcoloog de relatie tussen de ene en de andere overtuigend kan verklaren;
- letsel - Verkregen onder alle omstandigheden, maar meestal gewoon tijdens de bevalling;
- leeftijd - om redenen die niet volledig worden begrepen (waarschijnlijk van hormonale aard), wordt baarmoederhalskanker het vaakst aangetroffen bij patiënten van vijfendertig tot veertig en zestig tot vijfenzestig jaar oud;
- genitale herpes - nog een krachtig mutageen, naast het papillomavirus;
- onleesbaarheid in communicatie - blijkbaar is deze factor belangrijk vanwege gelijktijdige genitale infecties van dergelijke patiënten.
Wat betreft het cervicale papilloom, de wratten zelf verschijnen er niet vaak op, en meestal gaat het alleen om infectie van de weefsels met het papillomavirus. Volgens de gynaecologie is het verweven in het DNA van de slijmvliezen, wat veranderingen veroorzaakt die kenmerkend zijn voor kanker, waaronder de snelle ongecontroleerde deling van zijn cellen. Als gevolg hiervan ontwikkelt zich eerst dysplasie van het slijmvlies (precancereuze aandoening) en vervolgens:
- plaveiselcelcarcinoom - meer dan 80% van de gevallen is ermee geassocieerd, omdat platte epitheelcellen van eventuele membranen optimale doelen zijn voor het papillomavirus;
- of adenocarcinoom - waarbij het papillomavirus geen invloed heeft op de platte, maar op de kliercellen van het cervicale slijmvlies. De resterende 20% van cervicale maligniteiten is goed voor adenocarcinomen.
Hoe HPV te detecteren
Als de diagnose van baarmoederhalskanker niet moeilijk is en wordt uitgevoerd door een extern onderzoek, dan beïnvloeden verschillende factoren de snelle herkenning van het papillomavirus bij vrouwen en mannen.
- Pathogen stealth. Zoals alle virussen, is het papillomavirus een intracellulaire parasiet, die ook de voorkeur geeft aan foci, die onzichtbaar blijven voor de immuunafweer van het lichaam.
- Slijtage symptomen. Neoplasmata veroorzaakt door het papillomavirus groeien ook met lokale foci. Bovendien treedt bij vrouwen de groei van de eerste kolonies vaak op waar ze niet visueel of tactiel kunnen worden gedetecteerd.
- Symptoom Verwarring. Niet alle wratten, moedervlekken of zelfs papilloma's zelf worden veroorzaakt door een virale infectie. Dus, elk type tumor verschijnt op de huid en eenvoudig met de leeftijd. Hun vorming naarmate de huid ouder wordt, wordt geassocieerd met zijn hoge regeneratiesnelheid, evenals leeftijdsgerelateerde storingen in metabolisme en celdeling. En het papillomavirus heeft er absoluut niets mee te maken.
- Lange remissies. De meeste gevallen van infectie met het papillomavirus worden echt met succes gestopt door de immuniteit zelf in de periode tot een jaar. Maar de kankerverwekkende stammen kunnen zelfs na hun volledige onderdrukking slechts een paar virale lichamen achterlaten, maar ze zijn erg gevaarlijk.
- Matig ongemak. Ten eerste interfereren de foci van wratgroei veroorzaakt door het papillomavirus niet bijzonder met de patiënt. Ten tweede verspreidt het papillomavirus zich langzaam en ontwikkelen vrouwen, samen met mannen, snel een gewoonte van de onvermijdelijke gevolgen ervan.
Diagnostische methoden
Het belangrijkste voor een arts is dus om onderscheid te maken tussen infectie met het papillomavirus en huidneoplasmata die om een andere reden zijn ontstaan. Bijvoorbeeld, hetzelfde plaveiselcelcarcinoom, alleen op de huid van het lichaam, en niet op het baarmoederslijmvlies, ziet er ook uit als een groep lelijke wratten, maar het lijkt ook zonder enig verband met het papillomavirus.
Als wratten worden aangetroffen op de geslachtsorganen, is een voorlopige diagnose duidelijk, omdat zonder de deelname van het papillomavirus ze eenvoudigweg niet op de slijmvliezen verschijnen. Het is het moeilijkst om de relatie van huidneoplasmata ermee te bevestigen, omdat alles hun oorzaak kan zijn, van chronische verwondingen (wrijven met linnen, regelmatig pellen) tot een erfelijke aanleg.
Wratten als het enige externe teken van infectie met het papillomavirus worden gedetecteerd door extern onderzoek. Vrouwen hebben ook colposcopie - onderzoek van de wanden van de vagina en de baarmoederhals met behulp van een speciale verrekijker met verlichting die een colposcoop wordt genoemd.
Een uitstrijkje van de vaginawand of zelfs de baarmoederhals voor infectie met het papillomavirus is niet informatief, omdat het alleen bacteriële / schimmelmicroflora bepaalt. En virussen, zoals u weet, vermenigvuldigen zich in cellen en schrijven hun DNA toe aan het DNA van deze cellen. Het is dus meestal niet mogelijk om fragmenten van het papillomavirus in de ruimte buiten de cel te detecteren en er zijn per definitie geen antilichamen tegen in de vaginale afscheiding.
Dus de analyse voor het humaan papillomavirus in afwezigheid van groepen van een kenmerkend type wratten overal op het lichaam heeft zijn eigen kenmerken.
- Analyse van bloed- en lichaamsvloeistoffen. In het geval van het papillomavirus zijn alle "trucs" van het laboratorium nutteloos, omdat de lokale "nesting" van het papillomavirus het onzichtbaar maakt voor het immuunsysteem. Het elimineert bijna het verschijnen van antilichamen in bloed / lymfe / plasma / bloedserum in voldoende hoeveelheden om het papillomavirus te identificeren.
- Polymerase kettingreactie (PCR). Het meest voordelige verschil tussen deze methode en een conventionele bloedtest is het vermogen om zelfs een DNA / RNA-fragment van een pathogeen of antilichamen eraan uit een bloedmonster te extraheren en het vervolgens meer dan duizend keer te reproduceren - totdat duidelijk wordt tot welke pathogeen het behoort. En zijn grootste nadeel is zijn grote hoeveelheid "afval", die hij in het bloed vindt. PCR wordt echter vaak voorgeschreven voor verdacht papillomavirus, omdat er nog steeds niet veel alternatieven zijn.
- Digene - Hybrid Capture Test. De digin-test is vergelijkbaar met PCR in die zin dat het de aanwezigheid in het monster van fragmenten of hele DNA- en RNA-moleculen bepaalt, maar uitsluitend van het papillomavirus. Dat wil zeggen dat de kans op een 'vals positief' in het geval ervan bijna nul is. Tegelijkertijd wordt niet het bloed op deze manier onderzocht, maar het materiaal dat tijdens het schrapen wordt genomen - uit het slijmvlies van de baarmoederhals. De methode is bijzonder nauwkeurig in combinatie met een cytologisch onderzoek - de bekende Pap-test - die wordt uitgevoerd met een lokaal aangebrachte kleurstof. Meestal wordt een Pap-test gebruikt om precancereuze en kwaadaardige veranderingen in de weefsels van de baarmoederhals en het cervicale kanaal te diagnosticeren die worden veroorzaakt door het papillomavirus.
Therapie door wetenschappelijke en folk remedies
Het grootste probleem van de moderne geneeskunde is het ontbreken van effectieve medicijnen voor virussen, waaronder het papillomavirus. Bacteriën, protozoa, schimmels enzovoort. ze zijn niet gevoelig voor diepe mutaties, terwijl virussen integendeel hun vermogen om voor onbepaalde tijd te modificeren gebruiken als de belangrijkste manier om te overleven. Daarom werkt een middel ontwikkeld tegen de ene stam meestal niet op andere. En om tegen elk ervan vaccins te maken, rekening houdend met hun hoeveelheid, is duur en moeilijk, hoewel zelfs deze aanpak wordt gebruikt in het geval van het griepvirus.
immunostimuleringsmiddelen
Met betrekking tot het humaan papillomavirus zijn dergelijke oplossingen nog niet toegepast en bestaan er geen speciale papillomavirus-tabletten. De beste wetenschap die we ons op dit moment kunnen bieden, zijn immuunpreparaten - stimulatoren van cellulaire antivirale immuniteit, die al 'kant-en-klare' interferonen bevatten. Interferonen worden speciale eiwitten op het oppervlak van cellen genoemd die worden geproduceerd als reactie op infectie door virussen en het voorkomen van hun penetratie door het celmembraan. Helemaal aan het begin van de ziekte groeit hun aantal en na een paar weken na herstel neemt het weer af naar normaal.
Symptomatische maatregelen
Omdat het belangrijkste symptoom van het papillomavirus wratachtige gezwellen is, wordt de strijd ertegen beperkt tot hun verwijdering door methoden:
- Cryochirurgie - vernietiging door vloeibare stikstof;
- electrocautery - verwarmen tot vervaltemperatuur met behulp van puntgerichte elektroden;
- laser verwijdering - in feite dezelfde cauterisatie als in het geval van elektrische stroom.
Afhankelijk van het niveau van de kliniek, de kenmerken van de zaak en de wensen van de patiënt, kunt u ook een gewone scalpel, zure cauterisatie en andere methoden gebruiken. Hetzelfde geldt voor de eerste fasen. cervicale dysplasie bij vrouwen die besmet zijn met het papillomavirus, worden alle weefsels met bestaande veranderingen op cellulair niveau uitgesneden, plus een kleine "garantie" toevoer van aangrenzende lagen.
Alternatieve behandeling
Folkremedies zijn machteloos tegen het menselijke papillomavirus op dezelfde manier als alle bovengenoemde wetenschappelijke uitvindingen. Het beste dat was en is in het arsenaal van genezers tegen infecties zijn giftige planten zoals de kleuren van lila, eikenschors en zelfs aconiet (gebruikt in kruidenchemotherapie wanneer officiële oncologie de patiënt weigerde).
Het effect ervan is vergelijkbaar met dat van antibiotica, omdat de gifstoffen in hun samenstelling schadelijk zijn en voor ziekteverwekkers - niet alleen lichaamsweefsels. Maar ze hebben bijna geen effect op virussen, waaronder het papillomavirus, omdat cellen uiterst terughoudend zijn om onbekende en nog giftiger stoffen in hun omgeving te laten en het virus zich uitsluitend daarin vermenigvuldigt.
Afkooksels, tincturen en infusies van matig giftige planten zijn dus alleen geschikt voor de behandeling van bacteriële, schimmel-, helminthische invasies. En bij de behandeling van het papillomavirus wordt de traditionele geneeskunde geleid door dezelfde methoden als de officiële, en beperkt deze zich tot het elimineren van gezwellen op de huid. Het is alleen zo dat hier niet meer precisieapparatuur wordt gebruikt, maar andere maatregelen.
- Een draad trekken. Als het neoplasma een been heeft. Het belangrijkste nadeel van deze methode is het behoud van dit been, hoewel het vanuit medisch oogpunt twee keer zo gevaarlijk is als alle andere delen van de groei.
- Brandend zuur. Alle, al is het maar geconcentreerd. De methode is effectief en wordt zelfs in de cosmetologie gebruikt, hoewel deze veelkleurige vlekken achterlaat. Een variant van de methode is het branden van een fakkel.
- Uitscheiding van gal. Het wordt vooral vaak gebruikt bij de behandeling van plantaire wratten en likdoorns.
- De vernietiging van waterstofperoxide. Een van de mildste opties geleend van officiële geneeskunde.Het is waar dat peroxide lang niet alle huidneoplasmata 'neemt' en op geen enkele manier invloed heeft op hun onveilige been.
Daarom is de traditionele geneeskunde ook in staat om de patiënt te ontdoen van de meest verwennende foci veroorzaakt door het papillomavirus. De nadelen van haar aanpak in vergelijking met zeer vergelijkbare methoden voor hardwarecosmetica zijn dat ze in geval van verminderde algemene verwondingen vaak een been in de onderste huidlagen achterlaat - de basis van neoplasmata. Bovendien zijn er in haar arsenaal geen middelen om wratten uit de slijmvliezen te verwijderen - lippen, wangen, vagina, clitoris, eikel. Bovendien staat ze machteloos tegen de reeds begonnen veranderingen in de weefsels van de baarmoederhals bij vrouwen.
Ziektepreventie
Er wordt aangenomen dat vaccinatie tegen papillomavirus al bestaat en helpt om infectie van het vrouwelijke voortplantingssysteem te voorkomen. Er is nog steeds geen andere preventie van de incidentie van het papillomavirus, omdat zelfs een condoom ze niet beschermt tegen infecties (nauw contact van partners met aangrenzende delen van de huid blijft).
Vanwege het gebrek aan dwingende alternatieven verwierf het medicijn, uitgebracht in 2006 door het Amerikaanse bedrijf Merck & Co (Merck & Co), vrijwel onmiddellijk wereldwijde bekendheid. Dit is een papillomavirusvaccin genaamd Gardasil, gemaakt met behulp van genetische manipulatiemethoden. Er wordt aangenomen dat het een stabiele immuniteit vormt voor de vier meest voorkomende stammen van het papillomavirus. Even later verscheen er een goedkoper analoog van Gardasil, Cervarix genaamd, geproduceerd door een andere fabrikant en immuniteit biedend aan slechts twee, niet vier, papillomavirusstammen.
Enerzijds, met de komst van vaccins voor baarmoederhalskanker, zou de situatie daarmee wereldwijd dramatisch moeten zijn veranderd (meer dan tien jaar - een voldoende periode). Aan de andere kant gebeurde er niets van dien aard, en er zijn een aantal redenen hiervoor.
- Efficiency. Het is gemakkelijk op te merken dat vaccinatie tegen vier, zelfs de meest voorkomende soorten papillomavirus uit veertig genitale, verre van 100% bescherming biedt.
- Security. Daarop claimen beide medicijnen nog meer. Dus de tests van "Gardasil" duurden slechts twee jaar, hoewel dit niet genoeg is, en hun verplichte periode in de Russische Federatie, bijvoorbeeld, is vijf jaar. Tegelijkertijd zijn van 2007 tot heden achttien fatale uitkomsten onder kinderen en adolescenten veroorzaakt door vaccinatie met Gardasil voor de rechtbank in de Verenigde Staten bewezen. Officieus genoemde cijfers - ongeveer 40 sterfgevallen en meer dan duizend - verschillende gezondheidsstoornissen: van onvruchtbaarheid tot systemische auto-immuunziekten. Deze claims op het vaccin tegen het papillomavirus zijn echter niet bewezen.
Over "Cervarix" in al deze aspecten is veel minder bekend. Hoewel niemand nog rechtszaken tegen hem heeft aangespannen, roept het vaccin tegen HPV met zijn hulp nog grotere twijfels op. Het kan immers blijken dat de bijwerkingen van het medicijn meer schade toebrengen aan het lichaam dan een van de stammen van het papillomavirus, zolang niemand het weet.

